[ad_1]
Le système immunitaire a développé des mécanismes complexes qui permettent des réponses rapides et destructrices aux intrus microbiens tout en épargnant les propres tissus de l’hôte. La régulation de cet équilibre délicat dépend principalement des deux principaux types de cellules T du système immunitaire, qui se distinguent par la protéine – CD4 ou CD8 – qui est exprimée à leur surface. Ils sont appelés cellules T CD4 et cellules T CD8, respectivement. On suppose généralement que les cellules T CD8 ont pour tâche de tuer les cellules infectées par des envahisseurs microbiens et de détruire les cellules étrangères ou anormales. Cependant, Saligrama et al. signalent un autre rôle: les cellules T CD8 peuvent inhiber les cellules T CD4 auto-réactives et réprimer la maladie auto-immune dans un modèle murin de sclérose en plaques.
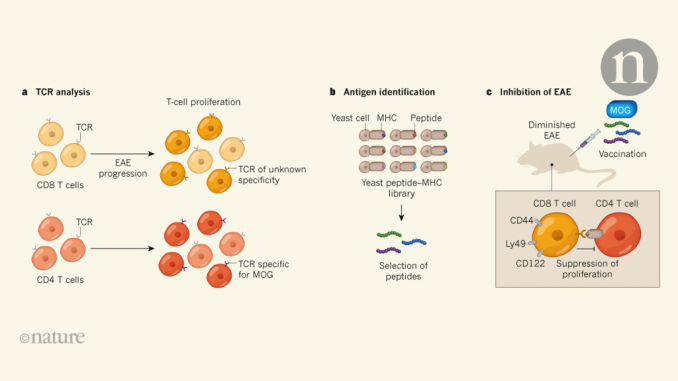
Dans les travaux précédents, les chercheurs du groupe actuel ont montré que, si les personnes atteintes de la maladie coeliaque étaient exposées aux protéines du gluten (un déclencheur majeur appelé allergène dans cette maladie auto-immune), elle activait non seulement les cellules T CD4 pouvant reconnaître spécifiquement le gluten, comme: attendu, mais aussi un sous-ensemble de cellules T CD8. Cependant, ce que ces derniers faisaient exactement n'était pas clair. Saligrama et ses collègues rapportent maintenant leur enquête sur la possibilité de détecter une réponse similaire des cellules T dans le traitement expérimental de l'encéphalomyélite auto-immune (EAE), qui est un modèle murin de la sclérose en plaques. Ce modèle auto-immun peut être induit en injectant à la souris la protéine de la myéline, la glycoprotéine d'oligodendrocyte (MOG), un composant de l'enveloppe graisseuse de cellules nerveuses appelée myéline,. Les auteurs ont identifié des populations de lymphocytes T CD4 et CD8 (parmi d'autres cellules immunitaires) qui proliféraient vigoureusement après immunisation avec MOG, générant des clones de cellules (figure 1a).
Pour chacune de ces populations mobilisées, Saligrama et al. a identifié les récepteurs de l'antigène des cellules T (TCR, les protéines présentes sur les cellules T qui reconnaissent des fragments étrangers ou des peptides auto-peptides appelés antigènes) et a tenté d'identifier des antigènes que les TCR pourraient reconnaître. Une telle reconnaissance provoque l'activation et la prolifération des lymphocytes T. Les auteurs ont découvert que les cellules T CD4 en question reconnaissaient des fragments peptidiques dérivés de MOG et étaient donc amorcées pour attaquer spécifiquement les cellules nerveuses recouvertes de myéline et provoquer la maladie. Mais les clones de lymphocytes T CD8 ne reconnaissaient pas MOG, et aucun des quelque 350 peptides dérivés de la myéline testés ne pouvait activer leurs TCR. Alors, comment ces cellules ont-elles été activées?
Pour le savoir, les auteurs ont généré une bibliothèque d'environ 108 différents peptides, chacun inclus dans une protéine du complexe majeur d'histocompatibilité (MHC) de classe Ia – un composant essentiel du système immunitaire qui affiche les antigènes des cellules T. Les auteurs ont utilisé les TCR de cellules T CD8 comme appât pour capturer les antigènes correspondants dans cette banque de peptides – MHC (Fig. 1b). Cette approche pour définir les peptides de liaison au TCR n'a pas été largement adoptée car il est difficile de générer de grandes banques présentant des complexes peptide-MHC individuels avec une fidélité structurelle et une stabilité suffisantes pour permettre un criblage antigénique sensible et efficace.. La technique de Saligrama et de ses collègues surmonte ces obstacles. La force de leur approche peut être appréciée en un coup d’œil sur les chiffres: un écran d’environ 5 × 108 différents complexes peptide-MHC, utilisant un seul TCR, ont identifié une douzaine de complexes peptide-MHC pouvant se lier au TCR, ce qui revient à trouver une petite aiguille dans une grande botte de foin.
Aucun des peptides identifiés après de nombreux cycles de dépistage ne provenait de protéines de souris. Les auteurs les appellent «peptides de substitution», ce qui indique qu’ils représentent probablement des peptides auto-présents normalement dans le corps. Pour déterminer comment les cellules T qui reconnaissent ces peptides contribuent à l'EAE, les auteurs ont immunisé des souris avec un mélange de ces peptides de substitution et de MOG. Les lymphocytes T CD8 qui ont reconnu les peptides utilisés pour la vaccination ont proliféré et supprimé la prolifération des lymphocytes CD4 qui favorisent l'EAE, éventuellement en reconnaissant les complexes peptide – MHC présentés sur les lymphocytes T CD4 réactifs au MOG (Fig. 1c). Les peptides que ces cellules T CD8 reconnaissent dans l'organisme ne sont pas encore définis. Les cellules telles que ces cellules T CD8 capables de supprimer une réponse immunitaire sont appelées cellules régulatrices. On ignore si la prolifération initiale de ces cellules T régulatrices CD8 dépend également des peptides qui leur sont présentés par les cellules CD4, ou même par d'autres types de cellules immunitaires.
Les progrès réalisés dans l'identification et le séquençage des TCR exprimés par des clones de lymphocytes T spécifiques ont conduit au développement d'importants traitements à base de TCR. Cependant, l’identité des complexes peptide – MHC qui se lient à ces TCR n’a généralement pas été définie. Une approche essentielle de l’approche de Saligrama et de ses collègues consiste à modifier les peptides pour augmenter leur affinité pour les CMH de classe Ia, en veillant à ce que la plupart des peptides de la bibliothèque soient liés aux CMH. Ces modifications pourraient également augmenter la force de liaison des complexes peptide-MHC aux TCR, et donc leur capacité à stimuler les cellules T régulatrices CD8. Une analogie pourrait être observée avec les lymphocytes T régulateurs CD4. Recherches antérieures ont suggéré que les mutations qui augmentent la liaison des peptides aux protéines du CMH de classe II et l’effet d’activation des lymphocytes T auto-peptides dérivés de l’insuline entraînent la formation de complexes peptide – MHC stimulant la différenciation des lymphocytes T régulateurs CD4 spécifiques de l’insuline. Peut-être que la force de liaison des complexes peptide-MHC aux TCR a un effet stimulant similaire sur les lymphocytes T régulateurs CD8.
L’un des inconvénients de l’approche des auteurs pourrait être un parti pris en faveur de l’étude des cellules qui reconnaissent les complexes peptide-MHC du type classe Ia en particulier. Autres études ont découvert que les lymphocytes T régulateurs CD8 similaires à ceux trouvés ici reconnaissent également les complexes de peptides avec les protéines MHC de la classe Ib. Il serait intéressant de savoir si les cellules T régulatrices CD8 identifiées par Saligrama et al. se composent de deux lignées cellulaires différentes, qui agissent de manière complémentaire pour bloquer l’auto-immunité en surveillant les CMH de classe Ia ou Ib exprimés dans différents tissus.
L'enquête des auteurs sur la population de lymphocytes T CD8 qui a amorti la réponse auto-immune de CD4 s'est résumée à des études visant à déterminer si ces lymphocytes T CD8 constituent une lignée spécialisée de cellules distincte des lymphocytes T CD8 «effecteurs» – ceux qui génétiquement programmé pour répondre aux intrus microbiens. Les auteurs ont découvert que l'activité de régulation était investie dans une petite sous-population (moins de 5%) de lymphocytes T CD8, qui expriment une triade spécifique de protéines (CD44, CD122 et Ly49) à leur surface.. L'analyse d'ARN de cette sous-population indique un profil distinct de celui de la plupart des cellules effectrices CD8 typiques et qui partage les mêmes caractéristiques que les cellules T tueuses naturelles et les cellules régulatrices CD8 identifiées dans d'autres environnements auto-immuns..
Comme les cellules T CD4, les cellules T CD8 pourraient être divisées en une lignée de cellules effectrices ciblant les microbes et en une lignée de cellules régulatrices qui soumet les cellules T CD4 auto-réactives. Le traçage des cellules isolées à l'aide de leurs marqueurs de surface a été déterminant dans la définition de la lignée régulatrice des lymphocytes T CD4. L’approche de Saligrama et ses collègues pourrait s’avérer tout aussi révélatrice dans les efforts visant à définir une lignée réglementaire de lymphocytes T CD8.
Enfin, Saligrama et al. observé une mobilisation coordonnée des lymphocytes T CD4 et CD8 chez les personnes atteintes de sclérose en plaques récente, ce qui suggère que leurs découvertes chez la souris pourraient également s'appliquer à l'homme. L'identification de marqueurs de surface cellulaire qui pourraient être utilisés pour isoler de manière fiable des cellules T régulatrices de CD8 humaines putatives devrait permettre de déterminer si de telles cellules contribuent à la maladie auto-immune humaine. De plus, définir les antigènes que ces cellules reconnaissent pourrait ouvrir la voie à de nouveaux traitements cliniques.
[ad_2]