[ad_1]
Les systèmes électroniques minces et souples qui collent à la peau commencent à transformer les soins de santé. Des millions de premières versions des capteurs, des ordinateurs et des émetteurs tissés dans des films flexibles, des patchs, des bandages ou des tatouages sont en cours de déploiement dans des dizaines d'essais dans des applications neurologiques uniquement; et leur nombre augmente rapidement. Dans une décennie, de nombreuses personnes porteront de tels capteurs tout le temps. Les données collectées seront intégrées dans des algorithmes d’apprentissage automatique permettant de surveiller les signes vitaux, de détecter les anomalies et de suivre les traitements.
Les problèmes médicaux seront révélés plus tôt. Les médecins surveillent à distance la récupération de leurs patients pendant que le patient est à la maison et interviennent si leur état de santé se détériore. Les pics d'épidémie seront rapidement signalés, ce qui permettra aux autorités de mobiliser des ressources, d'identifier les populations vulnérables et de surveiller la sécurité et l'efficacité des médicaments délivrés. Tout cela rendra les soins de santé plus prévisibles, sûrs et efficaces.
Où sommes-nous actuellement? La première génération de capteurs biointégrés peut suivre les signaux biophysiques, tels que les rythmes cardiaques, la respiration, la température et le mouvement.. Des systèmes plus avancés font leur apparition, capables de suivre certains biomarqueurs (tels que le glucose), ainsi que des actions telles que la déglutition et la parole.
Les petites entreprises commercialisent des systèmes de biocapteurs souples qui mesurent les données cliniques en continu. Citons notamment Vital Connect à San Jose en Californie; iRhythm à San Francisco, Californie; MC10 à Lexington, Massachusetts; et Sibel Health à Evanston, dans l'Illinois. Par exemple, le patch Zio à usage unique d’iRhythm surveille les impulsions électriques du cœur pendant 14 jours et est plus efficace que les contrôles hospitaliers intermittents pour détecter les rythmes anormaux.. Mais c'est volumineux et temporaire, et les données doivent être téléchargées après utilisation, plutôt que transmises en temps réel.
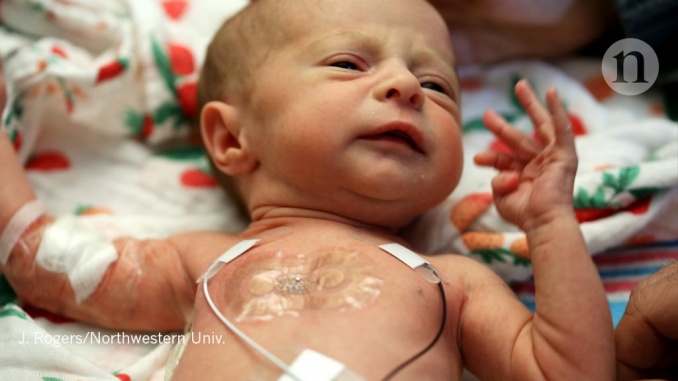
Des capteurs plus avancés de nos laboratoires font actuellement l'objet d'essais cliniques à Chicago, dans l'Illinois.. Ceux-ci incluent des réseaux de capteurs encore plus petits pour la fréquence cardiaque, la respiration et la température. Ils peuvent transmettre des données sans fil et sont suffisamment souples pour être placés sur la poitrine des bébés prématurés sans endommager leur peau fragile. Les infirmières, les médecins et les parents n’ont pas besoin de débrancher une forêt de câbles pour venir chercher un bébé. Des systèmes similaires pourraient détecter la pression et la température chez les personnes amputées d'un membre, à l'interface entre une alvéole et une prothèse.
De nombreux défis doivent être surmontés pour adapter les capteurs portables à une utilisation généralisée. Les innovations dans les matériaux, les dispositifs et la conception des circuits doivent rendre les biosenseurs souples encore plus petits, plus minces, plus légers et moins gourmands en énergie. La précision, la précision et l'étendue des mesures doivent être améliorées. Et la réglementation, les coûts, la convivialité et la sécurité des données nécessitent une attention particulière.
Nous décrivons ici les priorités d'action.
Liste de choses à faire
Biomarqueurs. Tous les systèmes de capteurs flexibles approuvés par la FDA (Food and Drug Administration) américaine recueillent jusqu'à présent des signaux biophysiques. Les signatures biochimiques, telles que les taux de glucose ou d'hormones, sont difficiles à glaner sans percer la peau avec des aiguilles.
Certains dispositifs émergents recueillent le fluide en insérant un filament dans la peau. Et la détection de produits chimiques dans la sueur est une alternative prometteuse. La sueur contient de nombreux indicateurs relatifs à la santé cellulaire et au fonctionnement des organes (tels que les électrolytes), au système immunitaire (cytokines) et aux interactions médicamenteuses (métabolites). Des capteurs de sueur capturent les chlorures, le glucose, le lactate, l'urée, la créatinine, l'alcool, le pH et même les métaux lourds. La quantification des niveaux de protéines et d’hormones dans la sueur augmenterait l’applicabilité de ces capteurs.
Néanmoins, les capteurs doivent pouvoir collecter et analyser la sueur sans la contamination ni la dégradation, et ils nécessiteront également de nouveaux tests chimiques et de nouveaux types d'analyse.
Outils. Les capacités d'imagerie et de spectroscopie permettraient d'évaluer le corps en temps réel. Des exemples sont la tomographie par cohérence optique, la microscopie confocale, la spectroscopie Raman et la microscopie à excitation à deux photons. Si ces systèmes pouvaient être miniaturisés, ils pourraient diagnostiquer les tumeurs cutanées sans avoir besoin d'un échantillon de biopsie ou d'une intervention chirurgicale. Ils sont encore chers, encombrants et câblés.
Thérapies Les interfaces qui créent des sensations cutanées, telles que les vibrations, pourraient améliorer la rééducation, notamment avec les thérapies de la parole et du mouvement. Les médicaments peuvent être administrés par des timbres cutanés, car ils sont déjà destinés au mal des transports (scopolamine), à la douleur (fentanyl), à la contraception (norelgestromine et éthinylestradiol) et à l'hypertension artérielle (clonidine). La libération pourrait être déclenchée électriquement, acoustiquement ou thermiquement, par exemple, en appliquant de la chaleur à une poche en polymère. Les capteurs pourraient également délivrer une stimulation électrique ou thermique pour traiter les troubles neurologiques ou moduler la douleur.
Implants. Des systèmes de capteurs souples pourraient être utilisés à l'intérieur du corps. Un implant fin et flexible peut être enroulé autour du cœur ou de la colonne vertébrale pour le surveiller et le stimuler. Des versions de démonstration de technologies minces et flexibles permettant de suivre l'activité électrique du cerveau ont été testées chez des souris, des vaches et des primates non humains. Les défis pratiques incluent le développement de matériaux biocompatibles et la fabrication de couches ultra-minces qui protègent l'électronique pendant des années, voire des décennies. Certains patchs peuvent disparaître de manière inoffensive après avoir accompli leur travail, tout comme une plaie guérit.
Matériaux et design. Il y a encore du travail à faire pour rendre les appareils moins perceptibles par les porteurs. Les correctifs actuels incluent généralement des composants électroniques ultra-minces en silicium dans une matrice d’élastomères de silicone. À l'avenir, les polymères organiques pourraient être utilisés pour fabriquer des biocapteurs qui se réparent eux-mêmes. Et les matériaux mous auront des fonctions qui leur sont propres, pouvant être antimicrobiens ou capables de changer de couleur si une substance biochimique est détectée. L’électricité pourrait provenir de mouvements corporels ou de modifications de la chaleur ou du débit sanguin plutôt que des piles.
Les données. Les combinaisons de capteurs doivent être conçues pour répondre à certaines conditions. Par exemple, pour la maladie de Parkinson, un seul capteur sur la main suffit à détecter les tremblements. Mais chez les personnes ayant subi un accident vasculaire cérébral, caractériser la force avec laquelle le pied frappe le sol en marchant, la force avec laquelle elles avalent ou la qualité du sommeil exigeraient des capteurs et des données supplémentaires – provenant d’accéléromètres, de gyroscopes, de capteurs microfluidiques, ainsi que d’électrocardiographes et d'électromyographes ( qui mesurent l'activité électrique dans le coeur et les muscles, respectivement). Pour améliorer la qualité des données, ces capteurs doivent être situés aux meilleurs endroits du corps pour collecter des informations – par exemple, les signaux d'électrocardiogramme doivent être enregistrés sur la poitrine, pas sur le poignet. La démarche est mieux évaluée avec des capteurs aux chevilles. Le bruit devra être filtré et des décisions devront être prises quant à savoir s'il est préférable de diffuser toutes les données dans le cloud ou de traiter certaines d'entre elles sur la puce et de ne transmettre que les paramètres clés ou les informations extraites des données de base, sous forme d'avertissements ou d'avis.
Interprétation. Des tableaux de bord numériques doivent être développés pour permettre aux médecins et aux patients de suivre les résultats, d’enregistrer les changements et de prendre des décisions cliniques. Les modèles d'apprentissage automatique doivent être améliorés, par exemple pour prédire le temps qu'il faudra avant qu'un patient sorte de l'hôpital ou puisse marcher ou se nourrir en toute sécurité sans assistance. Une surveillance à long terme dans la communauté aiderait les médecins à évaluer l’évolution de la récupération après un AVC, la maladie de Parkinson et d’autres troubles.
Comportement. Il faut en apprendre davantage sur la manière dont les patients utilisent les biocapteurs dans leur vie quotidienne. Si les personnes doivent porter les appareils pendant des semaines ou des mois, les patchs devront être acceptables et, dans l’idéal, attractifs. Ils doivent être à l'aise et maintenir un bon contact avec la peau pendant le lavage ou l'exercice. Bien que certains capteurs soient maintenant suffisamment petits pour tenir sur un ongle et suffisamment minces pour ne pas voir à travers les vêtements, ils devront devenir encore plus petits et plus minces.
Pratique clinique
En proposant ces technologies aux patients, nous agirons sur trois autres fronts: la validation, la réglementation et la protection des données.
Pour accélérer leur entrée dans la clinique, les biocapteurs génériques doivent cibler des besoins médicaux non satisfaits, tels que la surveillance de la santé mentale à domicile.. Des changements dans les signes vitaux et dans les biomarqueurs neuroendocriniens, neurotropes et inflammatoires pourraient fournir des informations qui ne sont pas disponibles pour les cliniciens aujourd'hui. Les signes d'isolement social et de solitude peuvent entraîner la visite d'un soignant ou l'appel d'un être cher.
La surveillance de la santé sans fil pourrait également révolutionner les soins de santé dans les pays où les infrastructures font défaut. Nous testerons nos biocapteurs dans des maternités de plusieurs pays africains, notamment en Zambie, au Kenya et en Afrique du Sud, plus tard cette année, en partenariat avec les organisations à but non lucratif telles que la Fondation Bill & Melinda Gates et Save the Children. Les patchs suivront des données physiologiques telles que l’activité physique, la pression artérielle et la fréquence respiratoire des femmes et de leurs bébés pendant la grossesse, et préviendront des complications telles que l’hypoxie fœtale ou une hémorragie imminente.
L'approbation réglementaire est cruciale et difficile à obtenir. Le matériel est largement couvert par les cadres existants; les algorithmes ne sont pas. Mais il y a des signes encourageants que les applications logicielles peuvent être réglementées. Ces dernières années, la FDA a approuvé la technologie d'apprentissage automatique pour le diagnostic de la rétinopathie diabétique, la première pilule avec capteur intégré (Abilify MyCite) et une application permettant de traiter les troubles liés à l'utilisation d'opioïdes (reSET-O). Le programme de pré-certification de la FDA permet de déployer les logiciels médicaux de certains développeurs de confiance avant une évaluation formelle.
La réglementation doit s'adapter rapidement, car les frontières entre les appareils, les données, les logiciels et les traitements continuent de s'estomper. Une attention particulière doit être accordée aux domaines cliniques où les besoins sont les plus criants et les plus à risque – des maladies rares, la pédiatrie, la santé des femmes et la gérontologie en font partie.
La sécurité des données doit être une priorité absolue, en particulier pour les informations patient. La loi américaine sur la portabilité et la responsabilité en matière d’assurance maladie a établi des directives pour le traitement confidentiel des informations des patients en 1996. Mais c’était bien avant l’explosion des appareils mobiles et des capteurs portables. De nouveaux cadres sont nécessaires. Les patients doivent posséder leurs propres données. De plus, il convient de veiller à ce que les entreprises n'exploitent pas les données médicales à des fins lucratives sans approbation, ni ne divisent ceux qui peuvent ou ne peuvent pas accéder à cette technologie.
Étant donné le piètre bilan des entreprises privées en matière de protection de la vie privée des consommateurs, un leadership aux niveaux national et international est nécessaire. Les politiques doivent empêcher les employeurs et les assureurs de discriminer les personnes ayant des profils de données particuliers, tout comme le fait la loi américaine sur la non-discrimination des informations génétiques de 2008 protège les travailleurs. Les écarts doivent être sanctionnés par des sanctions financières et juridiques graves.
Il reste à voir comment ces systèmes de capteurs seront payés et comment les médecins seront remboursés pour leur interprétation et leur traitement des données. Néanmoins, les bailleurs de fonds pour les soins de santé devraient défendre les systèmes de capteurs biointégrés, car ils peuvent potentiellement améliorer la qualité des soins et réduire les coûts. Cela correspond à l'évolution vers les soins fondés sur la valeur aux États-Unis, où les compagnies d'assurance-maladie et les régimes gouvernementaux tels que Medicare sélectionnent les traitements sur la base de l'efficacité plutôt que simplement du remboursement des services.
Route devant
Les progrès techniques nécessiteront une étroite collaboration entre les ingénieurs des matériaux et des appareils, les informaticiens et les professionnels de la santé. Les utilisateurs et les aidants doivent être davantage impliqués.
Un financement interdisciplinaire provenant de sources gouvernementales, des investissements d'entreprises et des fondations caritatives sera essentiel pour la collecte de données de preuve de concept avant la commercialisation des dispositifs. Par exemple, la Fondation Michael J. Fox à New York a mis en place des programmes de subventions axés sur les technologies portables en santé mondiale.
Les entreprises doivent améliorer les processus de fabrication des dispositifs associant des composants squelettiques durs et des matériaux analogues aux tissus mous. Les rendements et les débits doivent être améliorés pour assurer la qualité et réduire les coûts. Des outils automatisés sont nécessaires pour concevoir la structure et la topologie des circuits et des composants mécaniques.
Les efforts en valent la peine: les capteurs bio-intégrés ont le potentiel de transformer presque tous les aspects de la médecine.
[ad_2]